*Hormonothérapies anticancéreuses : les points essentiels
Résumé de la fiche
Découverte de l'hormonodépendance de certains cancers



Chronologie du développement des médicaments dans le cancer du sein

Il existe plusieurs types de médicaments que rentrent dans la catégorie des hormonothérapies :
Chez la femme :
Les anti-œstrogènes qui empêchent les œstrogènes de stimuler les cellules cancéreuses en prenant leur place au niveau des récepteurs hormonaux des cellules (anti-oestrogènes SERM) ou en abîmant ces récepteurs (anti-oestrogènes SERD) (ex. tamoxifène, fulvestrant).
Les anti-aromatases (ou inhibiteurs de l'aromatase) qui empêchent la fabrication des œstrogènes chez la femme ménopausée (ex. anastrozole, exémestane).
Les analogues de la LH-RH/GnRH qui suppriment la production des hormones féminines par les ovaires chez la femme non ménopausée (ex. goséréline, leuproréline).
Chez l’homme :
Les analogues agonistes de la LH-RH/GnRH (ex. goséréline, leuproréline)
Les antagonistes de la LH-RH/GnRH (degarelix) qui suppriment la production de testostérone.
Les anti-androgènes périphériques d’anciennes générations (acétate de cyprotérone, bicalutamide).
Les anti-androgènes de nouvelle génération (enzalutamide, apalutamide).
Les inhibiteurs de synthèse des androgènes (acétate d’abiratérone).
Item(s) ECN
294 (R2C) : Traitement des cancers : chirurgie, radiothérapie, traitements médicaux des cancers (chimiothérapie, thérapies ciblées, immunothérapie)306 (R2C) : Tumeurs de l'ovaire
310 (R2C) : Tumeurs de la prostate
312 (R2C) : Tumeurs du sein
313 (R2C) : Tumeurs du testicule
330 (R2C) : Prescription et surveillance des classes de médicaments les plus courantes chez l’adulte et chez l’enfant
Rappel physiopathologique
Régulation de la sécrétion des hormones sexuelles stéroïdiennes

Les hormones sexuelles stéroïdiennes

Synthèse hormones stéroïdiennes

Les récepteurs des Hormones sexuelles stéroïdiens appartiennent à la famille des récepteurs nucléaires.
Parmi les récepteurs nucléaires nous trouvons :
- Les récepteurs des hormones thyroïdiennes
- Les récepteurs des dérivés de la vit.A et la vit.D
- Les récepteurs des hormones stéroïdiennes (5 types) :
- Récepteurs aux glucocorticoïdes (RG)
- Récepteurs aux minéralocorticoïdes (RM)
- Récepteurs à la progestérone (RP)
- Récepteurs aux androgènes (RA)
- Récepteurs aux œstrogènes (RE)
Les récepteurs des hormones stéroïdiennes

Médicaments existants
Récapitulatif des grandes classes thérapeutiques

Mécanismes d’action des différentes molécules
Modes d’actions des hormonothérapies

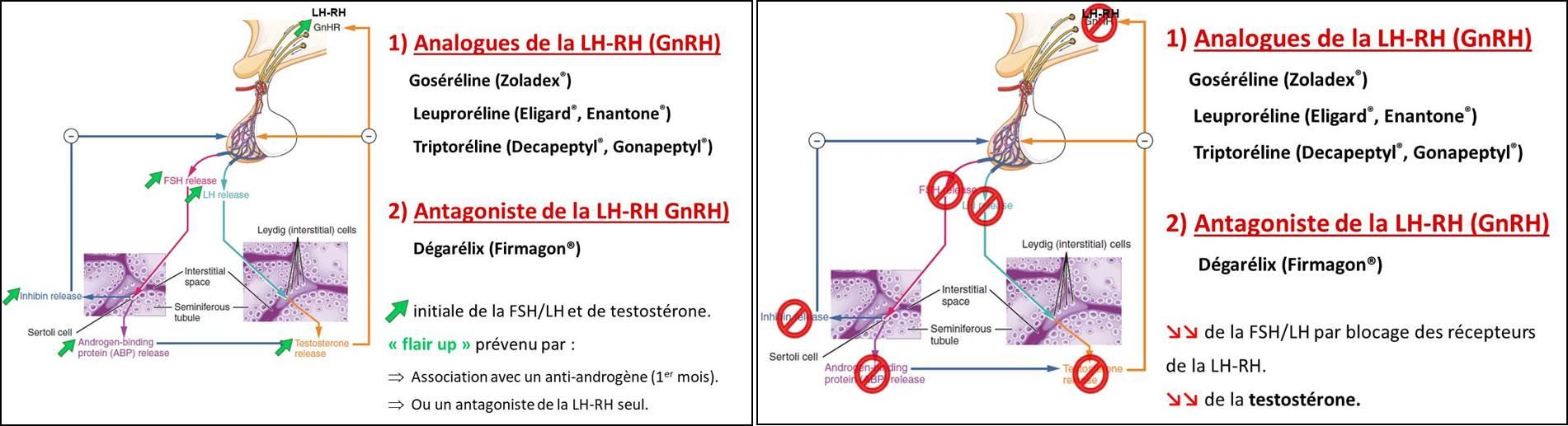
Agonistes (ou analogue ) de LH-RH :
Les analogues de la LH-RH suppriment la production des hormones féminines par les ovaires chez la femme non ménopausée. Les 'analogues de la LHRH vont hyperstimuler l'hypophyse qui ne va plus répondre et donc arrêter de stimuler les ovaires, stoppant ainsi la production d'œstrogènes.
Chez l'homme, la LH est indispensable à la production de testostérone testiculaire. Par ailleurs, la production surrénalienne d'androgènes perdure en l'absence de LH. C'est pourquoi il est nécessaire d'ajouter un anti-androgène si l'on souhaite réaliser un "blocage androgénique complet".
Chez la femme, la FSH et la LH stimulent toutes les deux la production d’estradiol : la FSH en favorisant la croissance des follicules ovariens et la LH en majorant l'activité de l’aromatase périphérique.
La production hypophysaire de FSH et de LH est dépendante de la sécrétion pulsatile de LH-RH (appelée aussi Gn-RH). Il existe un rétrocontrôle négatif sur la sécrétion de FSH et de LH par la testostérone, l’œstradiol et la progestérone.
Actuellement nous disposons de deux approches pour bloquer la production de FSH et de LH : Les anti-androgènes et les inhibiteurs de synthèse des androgènes.
Les anti-aromatases :
L'aromatase est une enzyme qui permet à l'organisme de continuer à produire des estrogènes par transformation des androgènes (produits eux-mêmes par les glandes surrénales) chez la femme ménopausée. Les anti-aromatases (ou inhibiteurs de l'aromatase) empêchent la fabrication des œstrogènes chez la femme ménopausée.
Les inhibiteurs de la synthèse des androgènes :
L'acétate d'abiratérone possède un mécanisme d'action originale qui est décrit ci-dessous :
Il s'agit d'un inhibiteur de la biosynthèse des androgènes (action sur le 17-alpha-hydroxylase/C17,20-lyases (CYP17)). Il empêche la synthèse de DHEA et de l'androstènedione nécessaire à la production de testostérone dans tous l’organisme. Cependant, l'accumulation de métabolites en amont induit un augmentation de la production de minéralocorticoïdes. Il est indiqué chez les patients atteint d'un cancer de la prostate métastatique résistant à la castration. Il est contre indiqué en cas d'insuffisance hépatique sévère.
Les effets indésirables sont proches de ceux rencontrés avec les antagonistes de la LH-RH ajouté aux effets minéralo-corticoïdes (HTA, hypokaliémie, rétention hydro-sodée, insuffisance cardiaque...).
Les anti-oestrogènes :
Les anti-œstrogènes empêchent les œstrogènes de stimuler les cellules cancéreuses en prenant leur place au niveau des récepteurs hormonaux des cellules ou en abîmant ces récepteurs.
Historiquement, les ligands des ER (récepteurs aux oestrogènes) ont été classés par leurs effets, soit comme agonistes, soit antagonistes des Oestrogènes. En réalité, il semble que chacun des ligands tombe quelque part dans un continuum d'agonisme et d'antagonisme, en dépendant des multiples aspects propres de chaque tissu ainsi que de chaque intraction ligand-récepteur.
La spécificité tissulaire des modulateurs des récepteurs est l'aboutissement de plusieurs facteurs :
- l'expression spécifique des sous-types α et β des ER dans chaque tissu,
- l'expression différentielle des protéines co-régulatrices dans les divers tissus (co-activateurs et co-répresseurs),
- les changements de conformation variables des ER induits par la liaison du ligand.
Du point de vue thérapeutique, le SERM idéal serait celui qui régulerait les symptômes de la ménopause, protégeait le squelette et empêchait le cancer du sein sans les effets négatifs associés à la thérapie hormonale.
Effets utiles en clinique
Les tumeurs potentiellement hormonodépendantes
- Les cancers du sein
- Les cancers de la prostate
- Les cancers du corps utérin (endomètre et myomètre)
- Les cancers de l’ovaire
- Les cancers de la thyroïde
- Les adénomes hypophysaires
L’effet oncogénique des hormones
L’activation de la transcription de certains gènes résulte en l’ :
- Induction de la prolifération cellulaire.
- Echappement à l’apoptose.
Ex : œstrogènes et cancer du sein :
- Effets génomiques sur la synthèse protéique (qq heures à qq jours).
- Effets non-génomiques sans relation avec la transcription (immédiats).
Hormonothérapie et cancer du sein
Epidémiologie :
- 2ème cancer le plus fréquent (1er chez la femme).
- 1ère cause de décès par cancer chez la femme.
Anatomopathologie :
- La surexpression des récepteurs aux œstrogènes est observée dans 70 % des cancers du sein et il est un facteur prédictif de réponse à l’hormonothérapie
Trois grandes classes thérapeutiques :
1) Agonistes de la LH-RH (GnRH)
2) Anti-œstrogènes
3) Anti-aromatases
1) Agonistes de la LH-RH (GnRH)

2) Anti-œstrogènes : Pour les Modulateurs sélectifs des récepteurs aux œstrogènes (SERM) et l’Inhibiteur sélectif des récepteurs aux œstrogènes (SERD) (voir le chapitre correspondant)
3) Anti-aromatases

L’aromatase convertie les androgènes en œstrogènes (aromatisation).
- Conversion dans les ovaires mais aussi les surrénales et le tissu adipeux.
- 2 types d’inhibiteurs d’aromatase de 3ème génération.
Inhibiteurs stéroïdiens : Exemestane
- Inhibition irréversible (liaison permanente avec l’enzyme).
Inhibiteurs non stéroïdiens : Letrozole, Anastrazole
- Inhibition réversible (compétitive pour l’enzyme).


Hormonothérapie et cancer de la prostate
Epidémiologie :
- Cancer le plus fréquent dans la population générale (1 homme sur 7).
- 3ème cause de décès par cancer chez l’homme.
Anatomopathologie :
- Adénocarcinome dans 98% des cas.
- Très dépendant des androgènes => hormothérapie à vie dans les formes avancées.
Classes thérapeutiques :
1)Agonistes et antagonistes de la LH-RH
2)Anti-androgènes






Analogue de la somatostatine :
Octréotide (Sandostatine®, Siroctid®)
- Traitement de l’adénome hypophysaire (sécrétant ou non).
- Traitement symptomatique des tumeurs carcinoïdes, VIPome, glucagonomes et corticosurrénalomes.
Œstrogènes :
Diethylstilbestrol (Distilbene®)
- Indiqué dans l’adénocarcinome prostatique (peu utilisé).
- Risque thromboembolique au premier plan.
Progestatifs :
Megestrol acetate (Megace®), médroxyprogestérone (Depo-prodasone®)
- Effets anti-oestrogénique direct + central (par rétrocontrôle sur la LH-RH).
- Utilisé surtout dans le cancer de l’endomètre.
- Uniquement en cas d’échec des autres traitements dans le cancer du sein.
- Bien toléré (orexigène), parfois insuffisance surrénale.
Androgènes :
Fluoxymesterone (Halotestin®)
- Faible taux de réponse, peu utilisé et indisponible en France.
- Indiqué dans le cancer du sein progressant sous hormonothérapie.
Inclassable :
Estramustine (Estracyt®)
- Estradiol conjugué avec une molécule de chimiothérapie (alkylant).
- Indiqué dans l’adénocarcinome prostatique hormonorésistant (peu utilisé).

Effets indésirables
Toxicité des Hormonothérapies :
Agonistes et antagonistes de la LH-RH :
Toxicité (induite par la déplétion androgénique) :
- Asthénie, troubles cognitifs, syndrome dépressif.
- Bouffées de chaleur, ↘ de la libido, dysfonction érectile, gynécomastie.
- Syndrome métabolique (diabète, ↗ risque cardiovasculaire).
- ↘ densité minérale osseuse.
Anti-androgènes :
Toxicité induite par la déplétion androgénique :
- Asthénie, trouble cognitifs, syndrome dépressif.
- Bouffées de chaleur, ↘ de la libido, dysfonction érectile, gynécomastie.
- Syndrome métabolique (diabète, ↗ risque cardiovasculaire).
- ↘ densité minérale osseuse.
- Toxicité spécifique à l’Enzalutamide : ↘ du seuil épileptogène (rare).
Inhibiteurs de synthèse des androgènes :
Toxicité induite par la déplétion androgénique :
- Asthénie, troubles cognitifs, syndrome dépressif.
- Bouffées de chaleur, ↘ de la libido, dysfonction érectile, gynécomastie.
- Syndrome métabolique (diabète, ↗ risque cardiovasculaire).
- ↘ densité minérale osseuse.
Toxicité spécifique :
- ↗ des minéralocorticoïdes (rétention hydrosodée, HTA, hypokaliémie…).
- ↘ des glucocorticoïdes (supplémentation systématique).
Toxicité des inhibiteurs de l’Aromatase :
- Symptômes liées à la déplétion œstrogénique :
Bouffées de chaleurs, hypertriglycéridémie, hypercholestérolémie, arthralgies, asthénie…
- Ostéoporose.
- Evènements cardiovasculaires (artériels et thrombo- emboliques).
