*Antiulcéreux : Les points essentiels
Résumé de la fiche
La maladie ulcéreuse est une maladie chronique, récidivante, fréquente (prévalence estimée à 10%).
De nombreux facteurs favorisant concourent à la survenue d’un ulcère gastrique ou duodénal :
- prescription des anti-inflammatoires non stéroïdiens (AINS), ou les antidepersseuers inhibiteurs de la recapture de la sérotonine
- infection par l’Helicobacter pylori,
- syndrome de Zollinger-Ellison
- tabac, stress, alcool, régime alimentaire,
Le traitement de la maladie ulcéreuse repose, après avoir éliminé les facteurs de risque associés, comme les AINS ou l’alcool, sur différents médicaments.
Une classe pharmacodynamique domine les autres, les antisecrétoires. Elle est composée par deux classes pharmacologique, ce sont les inhibiteurs de la pompe à proton et les antagonistes de récepteurs H2 à l’histamine. Leur efficacité et leur simplicité d’utilisation expliquent qu’ils aient relégué au second plan les analogues des prostaglandines et les antiulcéreux topiques (sucralfates).
Le profil de tolérance de ces médicaments est en général bon, mais varie néanmoins avec le type de molécule choisie.
En pratique courante, les effets indésirables les plus fréquemment rapportés sont : céphalées, troubles digestifs de toute nature, rares cas de réaction allergique, atteintes hépatiques avec le pantoprazole, néphrite interstitielle aiguë avec l’oméprazole.
La surveillance des effets du traitement est principalement focalisée sur le dépistage du cancer dans les cas des ulcères gastriques. En cas de mauvaise réponse, il faudra vérifier l’observance et rechercher une hypersécrétion acide pathologique (syndrome de Zollinger-Elisson par exemple).
Item(s) ECN
268 : Reflux gastro-oesophagien chez le nourrisson, chez l'enfant et chez l'adulte. Hernie hiatale269 : Ulcère gastrique et duodénal. Gastrite
Rappel physiopathologique
L'estomac sécrète quotidiennement 2,5 L d'uns substance composée principalement d'acide chlorhydrique, de pepsinogène et de mucus. Chez l'individu normal, le pH gastrique est compris entre 1 et 3. Cette acidité (acide chlorhydrique) permet l'hydrolyse des protéines, l'activation du pepsinogène en pepsine permettant l'initiation de la digestion. Cette acidité permet égalelement la destruction des bactéries ingérées. Le mucus, avec le bicarbonate et la sécretion de prostaglandines assurent la protection de la muqueuse gastrique vis à vis de l'acidité et du contenu protéolytique de l'estomac.
La défaillance des systèmes sécrétoires et/ou protecteurs contribue à la pathogénèse des ulcères gastriques et duodénaux et reflux gastro-oesophagiens. De multiples facteurs endogènes et exogènes modulant cet équilibre agression acide/défense induisent cette défaillance :
- Maladie ulcéreuse gastro-duodénale liée à l’infection à Helicobacter pylori
H. pylori est un bacille gram négatif résistant à l’acidité gastrique grâce à son activité uréase. Il colonise la surface de la muqueuse gastrique, principalement antrale. L’infection à H. pylori est contractée le plus souvent dans l’enfance par voie oroorale ou oro-fécale. Elle affecte la majorité des individus dans les pays en voie de développement. En revanche, son incidence dans les pays développés a régulièrement diminué au cours des dernières décennies en raison de l’amélioration des conditions d’hygiène. L’infection se traduit par une gastrite aiguë évoluant vers la chronicité dans la majorité des cas. Les complciation de cette gastrite sont l'évolution vers un ulcère gastrique ou un ulcère duodénal. Les autres complications plus rares sont l’adénocarcinome gastrique et le lymphome du MALT (mucosal associated lypmhoid tissue). Le plus souvent, la gastrite ne se complique pas.
- Maladie ulcéreuse gastro-duodénale liés aux AINS
Les propriétés pharmacodynamiques des AINS sont l’inhibition des cyclooxygénases (COX) 1 et 2, enzymes permettant le méatbolisme de l’acide arachidonique en prostaglandines. L’inhibition de la synthèse des prostaglandines gastro-duodénales par les AINS altère les mécanismes de défense de la muqueuse, et leve une inhibition par les prostaglandines de la secretion acide. Cela favorise la survenue d’ulcères et de complications ulcéreuses. A noter également, que l’aspirine administrée à faible dose (à visée antiagrégante, <500 mg/j) conserve un potentiel ulcérogène, même à dose trés faible, et expose au risque de complications hémorragiques.
- Syndrome de Zollinger-Ellison
L’ulcère duodénal du syndrome de Zollinger Ellison est exceptionnel. Il est lié à une hypersécrétion d’acide induite par une sécrétion tumorale de gastrine.
Médicaments existants
|
MédicamentsDénomination commune internationale DCI |
Classe Pharmacologique |
|
Esomeprazole |
Anti-sécrétoires ; IPP |
|
Lanzoprazole |
Anti-sécrétoires ; IPP |
|
Omeprazole |
Anti-sécrétoires ; IPP |
|
Pantoprazole |
Anti-sécrétoires ; IPP |
|
Rabeprazole |
Anti-sécrétoires ; IPP |
|
Cimetidine |
Anti-sécrétoires Antagoniste des récepteurs de type 2 à l’histamine (ARH2) |
|
Famotidine |
Anti-sécrétoires ; ARH2 |
|
Nizatidine |
Anti-sécrétoires ; ARH2 |
|
Ranitidine |
Anti-sécrétoires ; ARH2 |
|
Misoprostol |
Antiulcéreux ; Dérivé de la prostaglandine E1, |
|
|
|
Les anti-ulcéreux ont des propriétés pharmacologiques et des indications distinctes en particulier dans la prise en charge compliquée du reflux gastro-œsophagien. Les connaître c’est éviter une mauvaise utilisation.
Les antiacides ne sont qu’un traitement d’appoint dans la prise en charge des maladies en rapport avec une hypersécrétion acide.
Pour en savoir plus :
Recommandations de l'AFSSAPS (agence française de sécurité sanitaire des produits de santé).
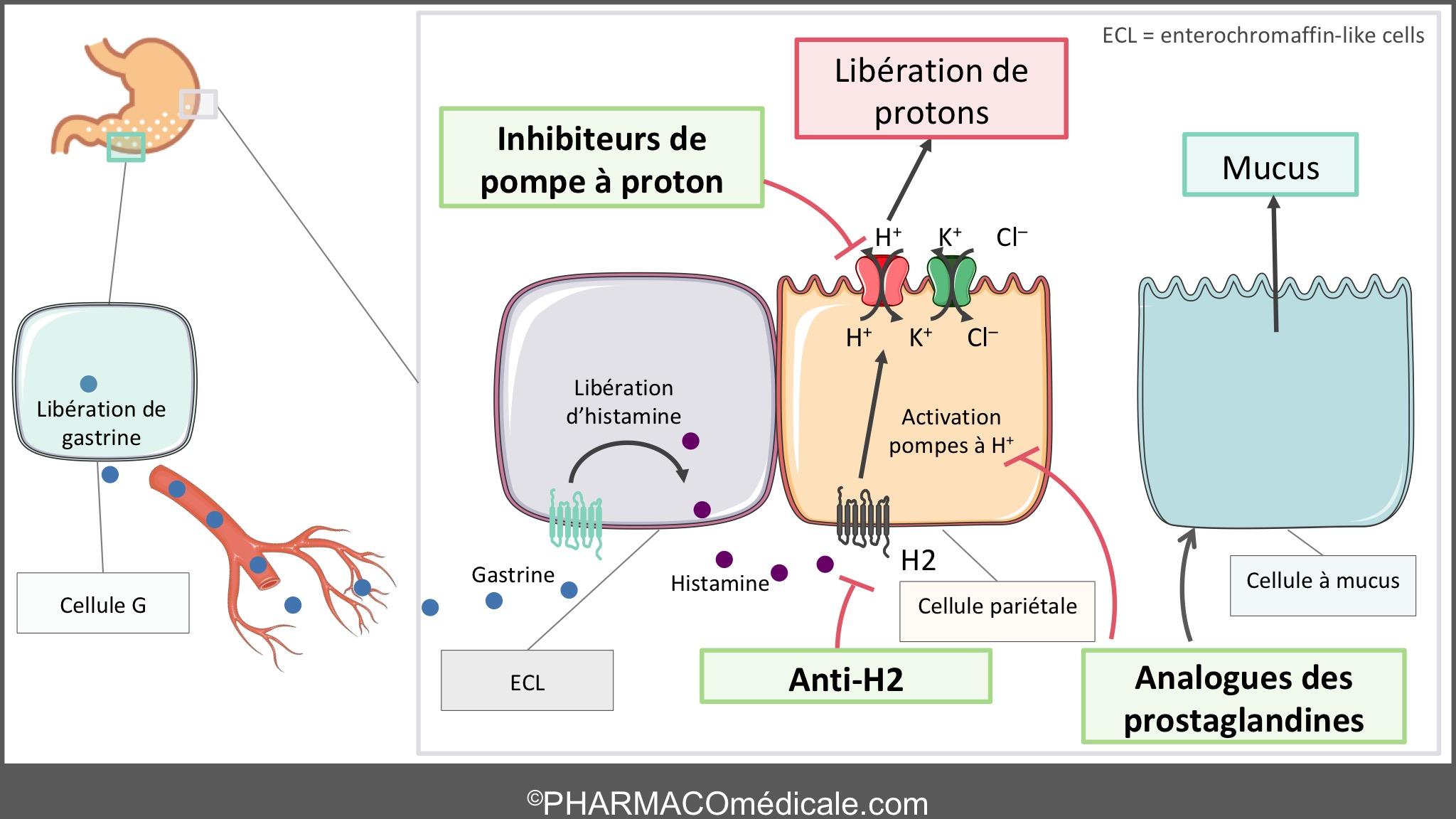
Mécanismes d’action des différentes molécules
Le mécanisme d’action découle de la physiologie de la sécrétion acide gastrique. Il n’est pas possible d’isoler une mode d’action unique car les différents médicaments agissent sur des étapes différentes de la production acide.
1. Les antagonistes des récepteurs de type 2 à l’histamine inhibent la sécrétion acide par un blocage sélectif des récepteurs membranaire H2 à l'histamine au niveau de la cellule pariétale. En dehors de la dose, les facteurs susceptibles d'influencer l'effet pharmacologique sont l'heure d'administration, la durée de traitement et le terrain. Un phénomène de tolérance (diminution de l'effet anti-sécrétoire) est observé après plusieurs jours de traitement, avec tous les anti-H2. Ils peuvent être utilisés par voie orale ou intraveineuse.
2. Les inhibiteurs de pompe à proton bloquent l'action de la H+/K+-ATPase, pompe à proton, effecteur final de la sécrétion d'ions H+ du milieu intracanalaire vers la lumière gastrique en échange d'ions K+. Ces médicaments sont des précurseurs de médicaments, bases faibles qui sont transformés, lorsque le pH est proche de 2, en composés actifs, les sulfénamides, dans les canalicules sécrétoires des cellules pariétales. Après activation, les IPP se fixent de manière covalente, donc irréversible, sur l'une des sous-unités de la H+/K+-ATPase. L'activité enzymatique en est alors bloquée de façon prolongée jusqu'au renouvellement des sous-unités de la H+/K+-ATPase, environ 18 heures plus tard.
3. Les analogues des prostaglandines agissent par cytoprotection directe. Elles protégent la barrière muqueuse, d'une part, en stimulant la production de mucus et la sécrétion d’ions bicarbonates ainsi qu’en accélérant le flux sanguin muqueux, et d'autre part, en limitant les sécrétions acides. Leur utilisation est assez réduite car leur profil de tolérance est moins bon que celui des autres anti-ulcéreux.
Sécrétion acide gastrique et cibles des médicaments anti-ulcéreux.
La prescription d’un anti-ulcéreux doit se faire après avoir répondu aux questions suivantes :
- Quand prescrire ?
- Quel anti-ulcéreux choisir ?
- Comment prescrire ?
Quel est le coût du traitement ?
Effets utiles en clinique
Dans la maladie ulcéreuse
Les inhibiteurs de la pompe à proton (IPP) sont utilisés pour prévenir (lors de la prescription d’anti-inflammatoires non stéroïdiens) ou guérir les ulcères gastriques ou duodénaux. La place de l’infection par Helicobacter pylori et son rôle sur la récidive (qui était de 50% dans la première année post-guérison avant le traitement de cette bactérie) est bien documentée.
Les IPP, combinés à une antibiothérapie et/ou sel de bismuth, donnent des taux d’éradication proches les uns des autres. Ce qui limite actuellement l'éradication c'est la resistance aux antibiotiques, au premier rang des quels il y a l'amoxicilline, la clarithromycine et le metronidazole. Le schéma habituel associe une double dose d’IPP à une bi-antibiothérapie (amoxicilline plus métronidazole ou clarithromycine) pendant deux semaines suivie de trois semaines d’IPP seul à dose normale. Il pourrait être limité à la seule première semaine.
L'infection par Helicobacter pylori ayant été retenue comme carcinogène de type 1 pour le cancer de l'estomac, il est nécessaire de s'acharner pour obtenir son eradication. Si elle ne peut-être obtenue, un traitement d’entretien peut-être envisagé faisant appel aux anti-H2, aux IPP.
Dans l’hémorragie digestive haute d’origine ulcéreuse avec signes endoscopiques de gravité, l’administration d’IPP à forte dose par voie intraveineuse, au décours d’un traitement endoscopique, pourrait diminuer la mortalité par rapport au placebo.
Les IPP sont, avec les prostaglandines, les deux molécules ayant fait la preuve de leur efficacité sur la prévention ou le traitement des ulcères gastriques ou duodénaux chez les patients recevant des AINS. Cette prescription combinée (AINS et IPP ou prostaglandines) ne doit pas être systématique mais adaptée au cas par cas en fonction de l’estimation du risque.
Le profil de tolérance des prostaglandine, essentiellement les douleurs abdominales et la diarhée, fait que leur utilisation n'est pas recommandée en première intention.
Dans le reflux gastro-œsophagien (RGO)
L’objectif premier, si le RGO est non compliqué, est le soulagement des symptômes et l’amélioration du confort de vie. Le taux de guérison des oesophagites érosives traitées par antiulcéreux est de l’ordre de 90 -95 % à 8 semaines avec un taux de guérison lors des traitements d’entretien de l’ordre de 90 % à 6 mois. Il n’y a pas d’argument formel pour privilégier une molécule par rapport à une autre. Il est admis que les IPP sont cliniquement plus efficaces que les anti-H2 pour la prise en charge de l’œsophagite par reflux. Les prostaglandines n’ont pas leur place ici.
La prise en charge du reflux modéré, qui souvent ne s’accompagne pas d’œsophagite, est moins bien codifiée. Pour certains, la technique de la désescalade est plus logique que celle de l’escalade (traitement le plus efficace en première ligne puis recherche du traitement minimal ensuite). Il est possible, en cas de symptômes récidivants, de proposer un traitement par IPP à la demande, c’est à dire que le patient prend le traitement pendant quelques jours (5 environ) quand les symptômes réapparaissent.
Pour la prise en charge des complications du reflux gastro-oesophagien, les IPP sont indiqués en cas de sténose peptique (qui sera dilatée si elle est symptomatique). En cas d’endobrachy-œsophage (défini par la présence d’une métaplasie intestinale sur l’œsophage), les IPP sont indiqués au long cours en cas de symptômes cliniques ou d’œsophagite. Ils ne doivent pas dispenser de faire une surveillance clinique et endoscopique efficace.
Dans la dyspepsie non-ulcéreuse
Il ne semble pas que les anti-sécrétoires aient une efficacité supérieure à celle du placebo et donc une quelconque indication, même s’il est souvent admis que le traitement anti-sécrétoire est le traitement de première intention.
Pour en savoir plus
Lien vers une méta-analyse (2002) en accès libre sur la place des IPP dans le traitement aigu des ulcères gastriques.
Pharmacodynamie des effets utiles en clinique
De façon synthétique, les anti-H2 et les IPP s’opposent à la sécrétion acide gastrique, par une action sur les récepteurs à l’histamine ou sur la pompe à proton. La prise d’une dose quotidienne unique d’une de ces molécules provoque une diminution rapide et importante de la sécrétion acide. La physiologie de la sécrétion acide permet de comprendre que les IPP entraînent une diminution plus complète de cette sécrétion.
Cependant, à l’intérieur de chaque classe pharmacologique, l’effet peut varier d’une molécule à l’autre sur l’acidité gastrique et oesophagienne. C’est ainsi qu’à action équivalente sur la sécrétion acide, le lanzoprazole 30 mg semble diminuer de façon plus efficace le nombre d’épisodes de reflux oesophagien. Les différents IPP pourraient influencer la clairance oesophagienne ou le sphincter inférieur de l’œsophage de façon différente et avoir une action ne passant pas directement par la réduction de la sécrétion acide. De la même façon, sur une base de poids équivalent, la famotidine est 20 et 7,5 fois plus puissante que la cimétidine et la ranitidine, respectivement.
Le temps nécessaire pour obtenir une augmentation du pH intragastrique est au minimum d'une heure; l’effet maximal est obtenu en 2 à 4 jours selon la molécule.
L’inhibition de la sécrétion acide est dose-dépendante.
Les anti-H2 réduisent la sécrétion de pepsine de base ou après stimulation par l'histamine.
Le misoprostol exerce son action anti-ulcéreuse par deux mécanismes. C’est un puissant inhibiteur de la sécrétion acide qui stimule également la production de mucus.
Caractéristiques pharmacocinétiques utiles en clinique
Les IPP sont liposolubles et rapidement dégradées en milieu acide, ce qui explique la nécessité de les administrer sous forme gastroprotégée. Au fur et à mesure de leur utilisation, l'augmentation du pH gastrique qu'il induisent favorise leur biodisponibilité. L’absorption est en général complète entre 3 et 6 heures. Pour les anti-H2, le pic plasmatique est obtenu en 1 à 3 heures.
Les IPP et les anti-H2 sont absorbées au niveau de l’intestin grêle. La biodisponibilité par voie orale des IPP et des anti-H2 varie en fonction de la molécule. Elle augmente lors des administrations répétées et n’est pas ou peu modifiée par l’alimentation.
L’absorption orale des prostaglandines est rapide et le pic de concentration est obtenu dans délai de 15 minutes. Le métabolisme intestinal est important, ce qui explique que la biodisponibilité par voie orale soit faible. La demi-vie très courte (environ 30 minutes) justifie 4 prises par jour.
Source de la variabilité de la réponse
Les facteurs limitant l’efficacité d’un traitement antiulcéreux peuvent être résumés de la façon suivante :
Sources de variabilité pharmacocinétique
- Variabilité interindividuelle du métabolisme : ceci est principalement vrai pour les IPP qui sont métabolisés par les cytochrome CYP2C19, soumis à un polymorphisme génétique, et CYP3A4. Les molécules non racémiques, comme l’esoméprazole, serait moins sensibles à ce polymorphisme.
- L’insuffisance hépatique est à prendre en compte pour la prescription des IPP et des anti-H2, par contre l’insuffisance rénale n’est un problème que pour les anti-H2.
Sources de variabilité pharmacodynamique
- Statut hypersécréteur de certains patients (en particulier dans le cadre du syndrome de Zollinger-Elisson qui se caractérise par une sécrétion pathologique, par un gastrinome le plus souvent, de gastrine).
- Percée acide nocturne (c’est une augmentation de la sécrétion acide survenant chez certains patients en cours de traitement).
- Eradication ou non éradication d’Helicobacter Pylori (en effet si l’éradication d’Helicobacter Pylori prévient les récidives d’ulcère, elle pourrait majorer les symptômes du reflux gastro-oesophagien).
- Vraie résistance aux IPP (pH gastrique < 4.0 pendant plus de la moitié du temps).
Sources de variabilité pharmaco-sociologique
La non observance est un facteur d’échec du traitement. Les IPP sont des traitements onéreux, les prostaglandines sont parfois assez mal tolérées surtout sur le plan digestif, ce qui peut conduire à une mauvaise observance.
Situations à risque ou déconseillées
Pour les anti-sécrétoires, la principale contre-indication est l’absence d’indication. En effet, ces médicaments, en particulier les IPP, sont très largement utilisés, parfois sans réelle pertinence clinique. Il convient de ne pas les utiliser d’une façon pouvant faire retarder le diagnostic d’un cancer gastrique par exemple.
La grossesse est une contre-indication à l’utilisation des prostaglandines (misoprostol) en raison d’un risque abortif.
Du fait de la libération d’aluminium et des risques d’encéphalopathie, il convient d’éviter un traitement prolongé avec le sucralfate en cas d’insuffisance rénale, en particulier si le patient est dialysé. Il convient également d’éviter le sucralfate en cas d’hypo-phosphatémie.
Précautions d’emploi
Pour les médicaments de l’ulcère, la principale précaution d’emploi est la vérification de la bénignité des lésions gastriques.
La prescription d’un IPP en association à un AINS ne doit pas faire négliger la surveillance car la protection n’est que relative (diminution mais pas suppression du risque).
Pour tous les anti-ulcéreux, il convient de tenir compte de l’effet des modifications de l'acidité gastro-duodénale sur l'absorption des autres médicaments.
Pour en savoir plus :
Lien vers le Thésaurus des interactions médicamenteuses.
Effets indésirables
Les effets indésirables varient d’une classe à l’autre. De façon générale, les différents médicaments ont un profil de tolérance très favorable.
Le misoprostol et le sucralfate étant les seuls médicaments de leur classe, les événements indésirables sont ceux rapportés dans les fiches médicament correspondantes. La diarrhée est un effet indésirable assez caractéristique du misoprostol.
Le profil de tolérance des IPP est globalement le même pour toutes les molécules de cette classe. Même si une précaution particulière semble devoir être prise avec le pantoprazole en cas d’insuffisance hépato-cellulaire.
La tolérance des anti-H2 est également bonne, mais contrairement aux IPP, le profil de tolérance n’est pas homogène dans cette classe. Il convient donc d’en tenir compte pour adapter le choix de la molécule au patient.
Il est important de retenir le risque d'effets indésirables liés à la diminution de l'acidité gastrique lors d'un traitement par IPP ou anti-H2 : des cas de fractures osseuses, d'hypomagnésémie ainsi que d'infection notamment des pneumopathies communotaires ont été décrits avec ces traitements.
De nombreux effets indésirables sont suspectés avec l'utilisation des IPP au long court, en particulier les infections (pulmonaires ou digestives à clostridium difficile) ou les atteintes osseuses (fracture diu col fémoral). Mais ce risque reste trés controversé.
Surveillance des effets
La règle d’or quand on traite un ulcère gastrique est de ne pas passer à côté d’un cancer. Il convient donc dans cette situation de contrôler la guérison et la bénignité de l’ulcère. Dans le cadre de l’ulcère duodénal il n’y a pas de nécessité d’effectuer un contrôle endoscopique. La persistance des symptômes pourra conduire à une nouvelle endoscopie.
La prise en charge de l’œsophagite ulcérée nécessite une surveillance endoscopique après 6 semaines de traitement.
L’absence de guérison d’ulcère doit en premier conduire à s’assurer de l’observance thérapeutique. Ensuite, et surtout si ces ulcères sont multiples, il faudra rechercher une hypergastrinémie (après avoir arrété un éventuel traitement par IPP) dans le cadre d’un syndrome de Zollinger-Ellison.
