*Antidiabétiques : Les points essentiels
Résumé de la fiche
Le diabète est un problème majeur de santé publique. Au côté du diabète insulinopénique de type 1 dont l’incidence est stable, le diabète de type 2 présente une croissance exponentielle. L’hyperglycémie est dangereuse par elle même à court terme (polyurie, cétose, toxicité directe pour le néphron et les artérioles), mais aussi à long terme en provoquant des lésions micro-angiopathiques et macro-angiopathiques responsables de cécité et d'insuffisance rénale, ainsi que de mortalité cardiovasculaire (IDM, AVC, AOMI) qui réduisent la durée de vie des patients. En 2019, le diabète était la cause directe de 1,5 million de décès et 48 % de l’ensemble des décès dus au diabète sont survenus avant l’âge de 70 ans. De plus, 460 000 autres décès par maladie rénale ont été causés par le diabète et l’hyperglycémie est à l’origine d’environ 20 % des décès imputables à des maladies cardiovasculaires.
Les approches pharmacologiques du traitement du diabète de type 2 viennent en complément des mesures hygiénodiététiques et ont pour but :
- de pallier la carence insulinique par apport d’insuline exogène actuellement uniquement par voie parentérale
- de favoriser l’utilisation de l’insuline endogène en cas de carence relative, soit au travers d’une augmentation de la sécrétion endogène (sulfamides hypoglycémiants, "glinides"), soit au travers d’une augmentation de l’utilisation périphérique du glucose (biguanides)
- de limiter la quantité de glucose absorbé (inhibiteurs des alpha-glucosidases)
- d'augmenter l'excrétion urinaire de glucose (inhibiteurs de SGLT2)
Les objectifs à court terme sont de maintenir la glycémie à un niveau normal pour éviter la glycosurie et la cétose.
A moyen et long terme, l’objectif du traitement est de maintenir un équilibre glycémique optimal. L'hémoglobine glyquée (HbA1c) est le pourcentage d'hémoglobine ayant fixé du glucose dans le sang, ce qui est le reflet de la glycémie moyenne des 3 derniers mois précédant le dosage (durée de vie des globules rouges). Ce biomarqueur permet d'assurer la surveillance de l'équilibre glycémique au long cours.
L'objectif des médicaments anti-diabétiques est de maintenir l'équilibre glycémique afin de prévenir les complications chroniques grâce au traitement des comorbidités associées (hypertension artérielle, dyslipidémie, sevrage tabagique, surpoids, sédentarité).
Dans le diabète de type 1, le traitement est d'emblée l'insuline.
Dans le diabète de type 2, le traitement consiste à la mise en oeuvre de mesures hygiéno-diététiques puis après échec d'un traitement pharmacologique avec des antidiabétiques.
La place des inhibiteurs de réabsorption tubulaire de glucose (iSGLT2) et des agonistes de GLP1 (aGLP1) s'est imposée dans la fin de la deuxième décennie en raison de la démonstration de réduction de mortalité toutes causes confondues chez les patients diabétiques de type 2 à haut risque cardiovasculaire et/ou rénal.
Item(s) ECN
R2C: 247. Diabète sucré de types 1 et 2 de l’enfant et de l’adulte. ComplicationsR2C 330. Prescription et surveillance des classes de médicaments les plus courantes chez l’adulte et chez l’enfant.
Rappel physiopathologique
Le diabète se définit par une hyperglycémie chronique, mise en évidence par au moins deux glycémies à jeun >7 mmol/L (>1,26g/L). Cette hyperglycémie résulte d’une carence en insuline, principale hormone hypoglycémiante, deux mécanismes pouvant alors être impliqués :
- Destruction des cellules bêta pancréatiques qui n’assurent plus la sécrétion insulinique (diabète de type 1)
- Carence relative chez des patients résistants à l’insuline et chez qui une hypersécrétion compensatrice est nécessaire et non assurée (diabète de type 2). La pathogenèse du diabète de type 2 peut alors être séparée en deux étapes successives :
- Dans un premier temps il existe une résistance des tissus cibles à l’insuline. Il en résulte une hypersécrétion d’insuline par le pancréas, hypersécrétion qui permet de compenser l’insulinorésistance et de maintenir des glycémies normales
- Dans un deuxième temps, chez certains patients, un épuisement pancréatique avec une perte de capacité des cellules bêta pancréatiques d’assurer une insulinémie suffisante pour compenser l’insulinorésistance. Cette insulinopénie relative aboutit à une hyperglycémie et un diabète.
On parle aussi d'autre types particuliers : diabètes secondaires dus aux médicaments ou d'autres maladies comme hyperthyroïdie, syndrome de Cushing... et diabète gestationnel. Il apparaît pendant la grossesse et disparaît après l'accouchement.
Médicaments existants
Le type de traitement hypoglycémiant adapté dépend alors du type de physiopathologie :
Diabète de type 1: substitution en insuline d'emblée, la carence en insuline étant au premier plan.
Diabète de type 2:
- Modification thérapeutique du mode de vie (programme nutritionnel, activité physique...)
- Si objectifs glycémiques non atteints, maintien des mesures précédentes, et instauration de la metformine en absence de contre-indications. Et selon le statut cardiovasculaire et rénal du patient, ajout en complément de la metformine iSGLT2 ou aGLP1.
- Si la bithérapie est insuffisante pour le contrôle glycémique, une trithérapie associant metformine ± iSGLT2 ou aGLP1± sulfamide ou répaglinide
- En dernier recours, une insulinothérapie peut être associée à la metformine en trithérapie.
Recommandations HAS Mai 2024
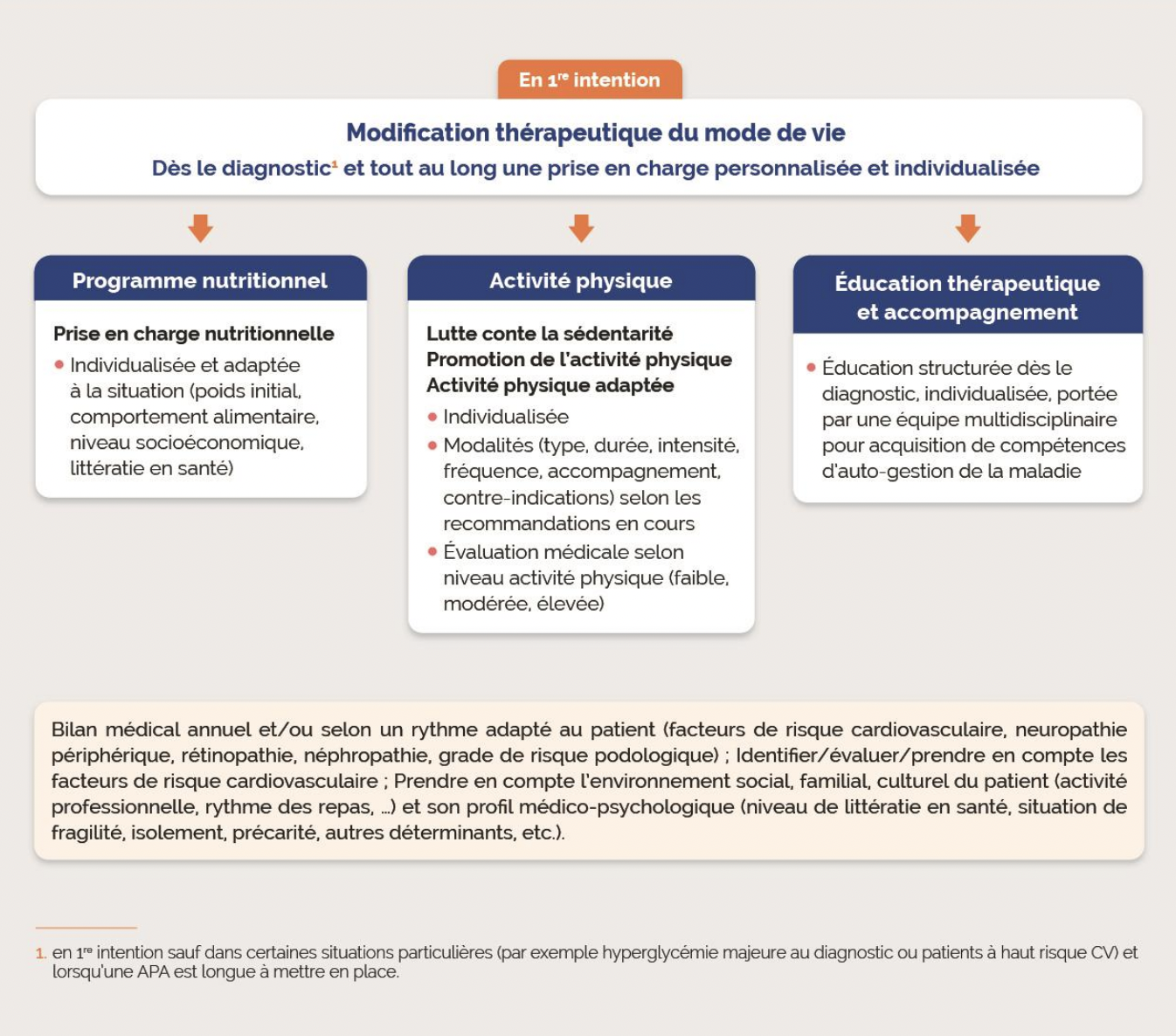


La prescription des sulfamides hypoglycémiants en bithérapie en association avec la metformine n’est plus la stratégie préférentielle recommandée en raison des risques d’hypoglycémies sévères et de l’existence de molécules ayant des effets bénéfiques clairement démontrés sur les complications cardiovasculaires et rénales.
Mécanismes d’action des différentes molécules
| Insulines | agoniste du récepteur de l'insuline |
| Biguanides | activation de l'AMPK hépatique (mécanisme non complètement élucidé) |
| Sulfamides hypoglycémiants | fixation sur la protéine SUR1 du canal potassique des cellules beta pancréatiques |
| Glinides | fixation sur la protéine SUR1 du canal potassique des cellules beta pancréatiques |
| Inhibiteurs des alpha-glucosidases intestinales | retard de l'absorption intestinale du glucose |
| Incrétinomimétiques - agoniste du récepteur au GLP1 | fixation sur les récepteurs au GLP1 au niveau pancréatique qui potentialise de façon glucose-dépendante la sécrétion d’insuline par les cellules bêta pancréatiques |
| Incrétinomimétiques - inhibiteurs de la DPP4 | inhibition de la dégradation des incrétines |
| Inhibiteur SGLT2 | inhibition de la réabsorption tubulaire du glucose |

Effets utiles en clinique
| Metformine | iSGLT2 | aGLP1 | iDPP4 | Sulfamide/Glinide | Insuline | |
| Efficacité sur HbA1c | ++ | + | +++ | + | +++ | ++++ |
| Effets protecteurs cardiovasculaires | ↔ à + |
++ (selon molécules) |
++ (selon molécules) |
↔ | ↔ | ↔ |
| Risque d'hypoglycémie | - | - | - | - | ++ | +++ (selon "rapidité") |
| Effets sur la fonction rénale | ↔ |
+++ (selon molécules) |
+ (selon molécules) | |||
| Effets sur le poids | ↔ | ↓ | ↓↓ | ↔ | ↑ | ↑↑ |
| Effets indésirables | Digestifs |
Infections urinaires et génitales |
Digestifs | Digestifs | Hypoglycémies, prise de poids | Hypoglycémies, prise de poids, réaction au site d'injection, hypokaliémie |
|
Vigilance (à surveiller) |
Acidose lactique, carence vitamine B12 |
Acidocétose, |
Pancréatite aigue | Pancréatite aigue, angioœdème, toxiderme |
Hypoglycémies sévères | Hypoglycémies sévères |
| Tableau inspiré des recommandations HAS Mai 2024 | ||||||
Pharmacodynamie des effets utiles en clinique
Pour les situations aigues, hyperglycémie, coma hyperosmolaire, acidocétose, acidose lactique, diabète gestationnel, seules les insulines sont indiquées
Modifications de poids
- prise de poids: insuline, sulfamides hypoglycémiants
- perte de poids: metformine, inhibiteurs SGLT2, agonistes GLP1
Caractéristiques pharmacocinétiques utiles en clinique
La metformine étant majoritairement éliminée par voie rénale, il convient de surveiller la fonction rénale pour réduire la dose ou arrêter le traitement. L'insuffisance rénale potentialise le risque d'acidose lactique parfois fatale.
Source de la variabilité de la réponse
Insuffisance rénale
Insuffisance hépatique
Interactions médicamenteuses
Situations à risque ou déconseillées
Les situations à risque d'hypoglycémie sont : les sujets âgés, l'insuffisance rénale, le jeûne, les efforts physiques non anticipés par une baisse de posologie des hypoglycémiants, l'utilisations de médicaments hypoglycéminants (notamment l'insuline alors que la metformine n'entraîne pas d'hypoglycémie).
Insuffisance rénale chonique: seule l'insuline peut être employée quelque soit la réduction de la fonction rénale y compris l'hémodialyse.
Adaptation des antidiabétiques à la réduction du débit de filtration glomérulaire :
| insulines | peuvent être utilisées quelque soit le degré d'insuffisance rénale |
| biguanides (metformine) |
dose maximale jusqu'à 60 mL/min ne pas dépasser 1000 mg/j entre 30 et 60 mL/min contre-indiquée quand DFG < 30 mL/min |
| sulfamides hypoglycémiants |
réduction de dose entre 30 et 60 mL/min contre indiqués quand DFG < 30 mL/min |
| glinides (répaglinide) |
réduction de dose entre 15 et 30 mL/min contre-indiquée quand DFG < 15 mL/min |
| inhibiteurs de DPP4 | non indiqués si DFG < 30 mL/min |
| agonites du récepteur au GLP1 | non indiqués si DFG < 30 mL/min |
| inhibiteur d'alpha-glucosidases | contre indiqués si DFG < 25 mL/min |
| inhibiteur de SGLT2 | non indiqués si DFG < 45 mL/min |
Risque d'acidose lactique avec la metformine:
- Attention dans les situations d’anoxie ou d'hypoxie tissulaire, en particulier le sepsis pour les biguanides.
- Attention en cas d'anesthésie générale, situation à risque d'insuffisance rénale aigue et d'hypoxie tissulaire, choc, arrêter les biguanides avant l'intervention.
Précautions d’emploi
Il faut principalement éduquer le patient au risque d’hypoglycémie, et aux moyens de les éviter avec en particulier la nécessité d’avoir une alimentation régulière.
En cas d’hypoglycémie :
- 1) resucrer le patient, trouver la cause de l’hypoglycémie afin d’éviter un nouvel épisode.
- 2) adapter les doses en particulier des médicaments les plus hypoglycémiants (insuline, sulfamides hypoglycémiants, répaglinide)
Effets indésirables
Hypoglycémie : surtout pour l'insuline, les sulfamides hypoglycémiants et les glinides
Acidose lactique : biguanides
Surveillance des effets
Pour les diabétiques de type 1 et 2 :
- activité physique
- régime diabétique
- éviter le jeûne
- formation du diabétique à son autosurveillance ; nécessité absolue de la surveillance des glycémies digitales, de la glycosurie et cétonurie, pour l’adaptation des doses d’insuline et l'adaptation de traitements par antidiabétiques oraux
- surveillance régulière de l’hémoglobine glyquée (HbA1c), de la fonction rénale, de la protéinurie, du fond d’œil. l'HbA1c permet de juger de l’équilibre chronique du diabète
- surveillance du pied diabétique, prévention pédicure de l'apparition de neuropathie
- contrôle tensionnel strict (IEC, ARA2, autres), prise en charge de tous les facteurs de risque cardiovasculaires
- prévention des hypoglycémies
- adaptation de l'Hb1Ac à l'âge et aux comorbidités (cf. recommandations de la HAS)
Pour les diabétiques de type 2 : perte de poids +++ et prise en charge des autres facteurs de risque CV (HTA, tabac, dyslipidémie..)