Insulines
Résumé de la fiche
L’insuline humaine (obtenue par génie génétique) peut être préparée en association avec du zinc à faible concentration (insuline ordinaire ou rapide) ou à forte concentration (insuline Zinc), ou avec une protéine, la protamine (insuline NPH). Ceci explique les différences de cinétique de résorption après injection sous-cutanée.
Il existe aussi des insulines modifiées (quelques acides aminés diffèrent), élaborées pour être actives soit très rapidement, soit très lentement.
La classe cinétique d’une insuline est sa principale caractéristique pratique pour le traitement. Elle dépend de sa vitesse de résorption après injection sous-cutanée. Elle va déterminer si l’insuline est plutôt rapide (propre à aider l’organisme à assimiler un repas) ou plutôt lente (pour constituer un plateau d’insulinémie à faible concentration tout au long du nycthémère).
|
Insuline ordinaire (ou rapide) |
Rapide |
Rapide |
|
Lispro |
Rapide optimisée |
|
|
Aspart |
||
|
NPH |
Lente |
Intermédiaire |
|
Zinc |
||
|
Zinc protamine |
Lente " classique " |
|
|
Glargine |
Lente optimisée |
Les délais et durée d’action correspondantes sont :
|
dci |
délai d'action |
pic |
durée |
|
|
Rapide |
insuline ordinaire |
30 min |
1 à 2 hr |
4 à 6 hr |
|
Rapide optimisée |
lispro |
environ |
30 min à 90 min |
3 à 4 hr |
|
aspart |
environ |
30 min à 90 min |
3 à 4 hr |
|
|
Intermédiaire |
NPH |
1 à 2 hr |
3 à 6 hr |
10 à 16 hr |
|
Zinc |
2 à 3 hr |
4 à 6 hr |
16 à 24 hr |
|
|
Lente |
Zinc-protamine |
2 à 5 hr |
4 à 6 hr |
24 à 28 hr (variable ++) |
|
Lente optimisée |
glargine |
2 à 5 hr |
24 à 36 hr |
Le principal effet secondaire est l’hypoglycémie.
Il n’ y a pas de contre-indication au traitement par insuline.
La surveillance de l’efficacité et de la tolérance du traitement par insuline repose sur la surveillance glycémique capillaire (c’est-à-dire au bout du doigt). Elle est sans comparaison dans la pharmacopée, car :
|
La surveillance est pluri-quotidienne |
|
Elle est effectuée par le patient lui-même |
|
Elle conduit à des modifications instantanées de la posologie de l'insuline |
| Cette adaptation posologique est effectuée par le patient lui-même |
Ceci implique que la prescription d’insuline ne peut se concevoir qu’associée à l’éducation du patient.
Item(s) ECN
R2C: 247: Diabète sucré de types 1 et 2 de l’enfant et de l’adulte.R2C: 330: Prescription et surveillance des classes de médicaments les plus courantes chez l’adulte et chez l’enfant6: Prescription et surveillance des classes de médicaments les plus courantes chez l’adulte et chez l’enfant
Médicaments existants
|
Dci |
Voie |
Classe cinétique |
|
|
Insuline humaine |
insuline ordinaire |
sous-cutanée, intra-musculaire, intra-veineuse |
Classe cinétique rapide |
|
Insulines monomériques (rapides optimisées) |
Lispro |
sous-cutanée exclusivement |
Classe cinétique rapide optimiséeClasse cinétique rapide optimisée |
|
Aspart |
Classe cinétique rapide optimisée |
||
|
Insuline intermédiaires |
NPH |
Classe cinétique intermédiaire |
|
|
Zinc |
Classe cinétique intermédiaire |
||
|
Analogue retard (lente optimisée) |
glargine |
Classe cinétique lente optimisée |
Tableau 1 : insulines existantes
|
dci ou appellation habituelle |
concentration de zinc approx.(mg/100 U) |
tampon |
adjuvant |
Adjuvant-protéique |
aspect |
|
|
rapide |
insuline ordinaire |
0,02 |
- |
Métacrésol ou parahydroxybenzoate de méthyle |
- |
clair |
|
rapide optimisée |
lispro |
0,02 |
- |
Métacrésol |
- |
clair |
|
aspart |
0,02 |
- |
Métacrésol |
- |
clair |
|
|
intermédiaire |
NPH |
0,03 |
phosphate |
Métacrésol |
protamine |
trouble |
|
Zinc |
0,25 |
acétate |
Métacrésol |
- |
trouble |
|
|
lente |
Zinc-protamine |
0,25 |
phosphate |
Métacrésol |
protamine |
trouble |
|
lente optimisée |
glargine |
0,02 |
- |
Métacrésol |
- |
clair |
Tableau 2 : caractéristiques des préparations des insulines
|
concentration des préparations d'insuline commerciales |
|
100 U/ml |
|
soit 3,6 mg/ml |
|
soit 0,6 mmol/l |
|
(des préparations à 500U/ml sont exceptionnellement utilisées) |
Tableau 3 : concentration des préparations
>>> Classe cinétique rapide : l'insuline humaine
L’insuline ordinaire (insuline rapide) est utilisable par voies sous-cutanée, intra-musculaire et intra-veineuse.
Elle est composée de deux chaînes polypeptidiques, A et B, reliées par des ponts disulfures.
Schéma 1

Après injection sous-cutanée, son activité apparaît après environ trente minutes, est maximale après deux-trois heures et persiste cinq à sept heures. Ces valeurs sont indicatives et sujettes à de grandes variations inter-individuelles.
>>> Classe cinétique rapide optimisée
Par génie génétique, il a été possible de produire des protéines identiques à l’insuline a quelques acides aminés près et possédant des propriétés cinétiques particulières : leur dissociation après injection sous-cutanée est très rapide, permettant d’obtenir un pic d’action plus précoce que celui de l’insuline ordinaire sous-cutanée.Les analogues rapides optimisés (lispro et aspart) sont utilisables par voies sous-cutanée exclusivement.
- Aspart :
Elle résulte de la substitution de la proline en position 28 sur la chaîne B de l’insuline : cette modification induit une répulsion des molécules d’insuline contrastant avec la tendance de l’insuline ordinaire de s’auto-associer.
Après injection sous-cutanée, son activité apparaît après quelques minutes, est maximale après une heure et persiste trois à quatre heures. Ces valeurs sont indicatives et sujettes à de grandes variations inter-individuelles. - Lispro :
La séquence est identique à celle de l’insuline ordinaire à l’inversion res résidus lysine et proline (B28 et B29 à l’extrémité de la chaîne B). Les caractéristiques cinétiques sont similaires à celles de l’aspart. Après injection sous-cutanée, son activité apparaît après quelques minutes, est maximale après une heure et persiste trois à quatre heures. Ces valeurs sont indicatives et sujettes à de grandes variations inter-individuelles.
>>> Classe cinétique intermédiaire
- insuline NPH :
La NPH est une préparation d’insuline humaine en tampon phosphate et en présence d’une protéine, la protamine et de zinc comme toutes les préparations d’insuline. Après injection sous-cutanée, son activité apparaît après une à deux heures, est maximale après quatre à six heures et persiste entre dix et quatorze heures. Ces valeurs sont indicatives et sujettes à de grandes variations inter-individuelles. - insuline « Zinc » :
L’insuline « Zinc » est une préparation d’insuline humaine en tampon acétate et en présence de zinc comme toutes les préparations d’insuline, mais à plus forte concentration (environ 0,2 mg/100 unités d’insuline, soit dix fois plus que dans les autres préparations). Après injection sous-cutanée, son activité apparaît après une à deux heures, est maximale après quatre à six heures et persiste entre dix et quatorze heures. Ces valeurs sont indicatives et sujettes à de grandes variations inter-individuelles. Elle est peu utilisée.
>>> Classe cinétique lente optimisée
- Insuline glargine :
Deux modifications par rapport à l’insuline humaine : l’addition de deux arginines en B31 et B32 à l’extrémité de la chaîne B et la subsitution d’une asparagine par une glycine en A21 à l’extrémité de la chaîne A. Ces modifications rendent la glargine plus soluble à un pH légèrement acide, et bien moins au pH physiologique du tissu sous-cutané.
Après injection sous-cutanée, l’insuline glargine précipite, ce qui entraîne une absorption et donc une durée d’action prolongée. Son activité apparaît après quatre heures environ, ne présente pas de pic (avantage pour une insuline lente) et persiste plus de 24 heures. Ces valeurs sont indicatives et sujettes à de grandes variations inter-individuelles.
Mécanismes d’action des différentes molécules
La classe cinétique d’une insuline (sa principale caractéristique pratique pour le traitement) dépend de sa vitesse de résorption après injection sous-cutanée. Les modalités de la résorption sont résumées dans le tableau 4.
|
dci |
classe cinétique |
mécanisme de résorption |
|
|
insuline humaine |
insuline ordinaire (ou rapide) |
rapide |
mécanisme de résorption de l'insuline rapide (lien vers animation mode absorption-insuline.ppt |
|
insulines monomériques |
lispro |
rapide optimisée |
mécanisme de résorption de l'insuline rapide optimisée (lien vers animation mode absorption-insuline-analogue-rapide.ppt |
|
Aspart |
|||
|
insuline intermédiaires |
NPH |
intermédiaire |
mécanisme de résorption de l'insuline intermediaire (lien vers animation mode absorption-insuline-intermediaire.ppt |
|
Zinc |
|||
|
lente |
Zinc |
lente |
mécanisme de résorption de l'insuline lente (lien vers animation mode absorption-insuline-intermediairee.ppt |
|
analogue retard |
glargine |
lente optimisée |
mécanisme de résorption de l'insuline lente optimisée (lien vers animation mode absorption-insuline-lente-optimisée.ppt |
Tableau 4 : mécanismes de résorption des différentes molécules et préparations
Le mécanisme d’action des insulines est identique pour les diverses molécules après l’étape de résorption. Il implique la liaison de l’insuline à un récepteur spécifique (Récepteur de l’insuline) constitué de 2 sous-unités a et de 2 sous-unités b à activité tyrosine-kinase. La cascade biochimique aboutissant aux effets de l’insuline est incomplètement connue, elle est résumée dans l’animation 1 et illustrée par l’animation interactive 2.
Mécanisme d’action de l’insuline :
animation 1
Récepteur de l’insuline (pour une lecture approfondie)
Caractéristiques moléculaires
La liaison à son récepteur spécifique constitue la première étape de l’action de l’insuline. Le récepteur de l’insuline est une glycoprotéine ubiquitaire composée de deux sous-unités extracellulaires a dont chacune est liée à une sous-unité b et qui sont liées entre elles par des ponts disulfures. Il s’agit donc d’un hétérotétramère a2b2 (figure ci-dessous).
Figure 1

L’ADN complémentaire du récepteur à l’insuline a été cloné en 1985 (Ebina Y et al, Cell 1985 ; 40 : 787) et le gène est situé sur le bras court du 19ème chromosome humain.
La sous-unité a est extra-cellulaire et possède le site de liaison à l’insuline, ainsi qu’un domaine riche en cystéine (entre les résidus 155 et 312 avec les numérotations de la référence Ebina Y et al, Cell 1985 ; 40 : 787), que l’on rencontre également dans d’autres récepteurs (ceux de l’Insulin-like Growth Factor, de l’Epidermal Growth Factor, des Low Density Lipoproteins). Sa masse moléculaire est d’environ 130 kDa.
La sous-unité b traverse la membrane cellulaire et sa masse moléculaire est d’environ 95 kDa. Sa portion intra-cellulaire possède l’activité tyrosine kinase régulée par l’insuline.
Les deux sous-unités subissent des modifications post-traductionnelles avec des étapes de glycosylation importantes pour la fonction du récepteur.
Il existe deux isoformes du récepteur, dont la distribution diffère suivant le type cellulaire. Leurs caractéristiques fonctionnelles les distinguent également, mais l’amplitude des différences ainsi que leurs rôles en physiologie et en pathophysiologie restent controversés.
Liaison de l’insuline
Les sites de liaison de l’insuline à son récepteur, et les modalités de cette liaison restent encore méconnus. La liaison s’effectue sur la sous-unité a qui est extra-cellulaire. Il existe une probable région de liaison (binding pocket) impliquant les 500 premiers résidus de la sous-unité a (sur plus de 700), particulièrement le domaine riche en cystéine. Des études de mutagenèse dirigée ont montré que les douze derniers résidus de la région C-terminale étaient également indispensables. Enfin il est possible de réaliser une chimère fonctionnelle en modifiant les acides aminés 64 à 137 du récepteur de l’IGF-1 : la substitution de ces acides aminés par la séquence correspondante du récepteur de l’insuline donne une chimère liant avec affinité l’insuline, tout en ayant conservé sa capacité de liaison de l’IGF-1 (Schumacher R et al, J Biol Chem 1993 ; 268 :1087). Ceci a été interprété comme une confirmation du rôle primordial de la région riche en cystéine.
Les courbes de liaison de l’insuline à son récepteur en fonction de la concentration de l’hormone sont complexes et non-linéaires. Ceci implique qu’il existe plusieurs sites de liaison, et que leurs caractéristiques diffèrent. Une autre hypothèse serait une coopérativité négative (DeMeyts P et al, Exp Clin Endocrinol 1993 ; 101 :17), c’est-à-dire la liaison à la sous-unité a avec une haute affinité lorsque la concentration d’insuline est basse, et avec une faible affinité quand la concentration d’insuline est élevée (supra-physiologique) par un phénomène de compétition et d’encombrement spatial à proximité des sites.
Transduction du signal de liaison
La liaison de l’insuline à son récepteur entraîne une cascade biochimique complexe transmettant l’information de liaison aux processus enzymatiques impliqués dans les effets pléiotropes de l’insuline. La première étape, nécessaire, est l’autophosphorylation du récepteur sur des résidus tyrosines de la portion intra-cellulaire de la sous-unité b. Le mécanisme est probablement une levée de l’inhibition exercée par la sous-unité a sur l’activité kinase de la sous-unité b.
Vue 3D de la région tyrosine-kinase du récepteur de l’insuline
Après cette autophosphorylation, l’activité kinase du complexe récepteur-ligand s’exerce sur plusieurs substrats intra-cellulaires, dont les mieux caractérisés sont l’IRS-1 et l’IRS-2 (Insulin Receptor Substrate 1 et 2).
La fin du statut actif du complexe récepteur ligand est médiée par une déphosphorylation du récepteur et une internalisation des complexes avec dégradation ultérieure de l’insuline et recyclage du récepteur.
Effets utiles en clinique
|
Effet |
applicable en thérapeutique à : |
mécanisme |
|
hypoglycémiant |
toutes insulines |
- |
|
hypokaliémant |
insuline ordinaire par voie intra-veineuse |
activation de la pompe Na/K ATPase |
|
anti-cétogenèse |
insuline ordinaire par voie intra-veineuse |
- |
|
protecteur sur le cardiomyocyte ischémique |
insuline ordinaire par voie intra-veineuse en association à un perfusat glucose/potassium |
hyperpolarisation de la membrane, diminution de la production d'espèces réactives toxiques par rééquilibrage des flux énergétiques, préservation du glycogène |
Tableau 5 : effets utiles des insulines en clinique
Pharmacodynamie des effets utiles en clinique
|
dci ou appellation habituelle |
délai d'action |
pic d'activité |
durée d'action |
|
|
rapide |
insuline ordinaire |
30 min |
1 à 2 hr |
4 à 6 hr |
|
rapide optimisée |
lispro |
15 min |
30 min à 90 min |
3 à 4 hr |
|
aspart |
15 min |
30 min à 90 min |
3 à 4 hr |
|
|
intermédiaire |
NPH |
1 à 2 hr |
3 à 6 hr |
10 à 16 hr |
|
Zinc |
2 à 3 hr |
4 à 6 hr |
16 à 24 hr |
|
|
lente |
Zinc-protamine |
2 à 5 hr |
4 à 6 hr |
24 à 28 hr (variable ++) |
|
lente optimisée |
glargine |
2 à 5 hr |
- |
24 à 36 hr |
Tableau 6 : caractéristiques pharmacodynamiques de l’effet hypoglycémiant des insulines
Caractéristiques pharmacocinétiques utiles en clinique
Les éléments de pharmacocinétique pertinents pour la décision thérapeutique sont détaillés dans le tableau ci-dessous.
|
dci ou appellation habituelle |
délai d'action |
pic d'activité |
durée d'action |
|
|
rapide |
insuline ordinaire par voie sous-cutanée |
30 min |
1 à 2 hr |
4 à 6 hr |
|
insuline ordinaire par voie intra-veineuse |
5 min |
15 min |
60-90 min |
|
|
rapide optimisée |
lispro |
15 min |
30 min à 90 min |
3 à 4 hr |
|
aspart |
15 min |
30 min à 90 min |
3 à 4 hr |
|
|
intermédiaire |
NPH |
1 à 2 hr |
3 à 6 hr |
10 à 16 hr |
|
Zinc |
2 à 3 hr |
4 à 6 hr |
16 à 24 hr |
|
|
lente |
Zinc-protamine |
2 à 5 hr |
4 à 6 hr |
24 à 28 hr (variable ++) |
|
lente optimisée |
glargine |
2 à 5 hr |
Pas de pic (profil en plateau) |
24 à 36 hr |
Tableau 7 : caractéristiques pharmacodynamiques de l’effet hypoglycémiant des insulines
|
foie : environ 70 % |
|
rein : environ 30 % |
|
autres tissus (muscle, endothélium...) : inférieur à 1 % |
Tableau 8 : élimination (catabolisme) de l’insuline
>>> Classe cinétique rapide : l'insuline humaine
Figure 1

Concentrations d’insuline en ng/ml après injection sous-cutanée d’insuline rapide (0.2 U/kg)
Figure 2
Consommation de glucose en mg/min après injection sous-cutanée d’insuline rapide (0.2 U/kg)
>>> Classe cinétique rapide optimisée :
Aspart
Figure 3

Concentrations d’insuline après injection sous-cutanée d’insuline aspart et d’insuline ordinaire (0.2 U/kg)
Figure 4

Consommation de glucose en mg/min après injection sous-cutanée d’insuline aspart et d’insuline ordinaire (0.2 U/kg)
Lispro
Figure 5
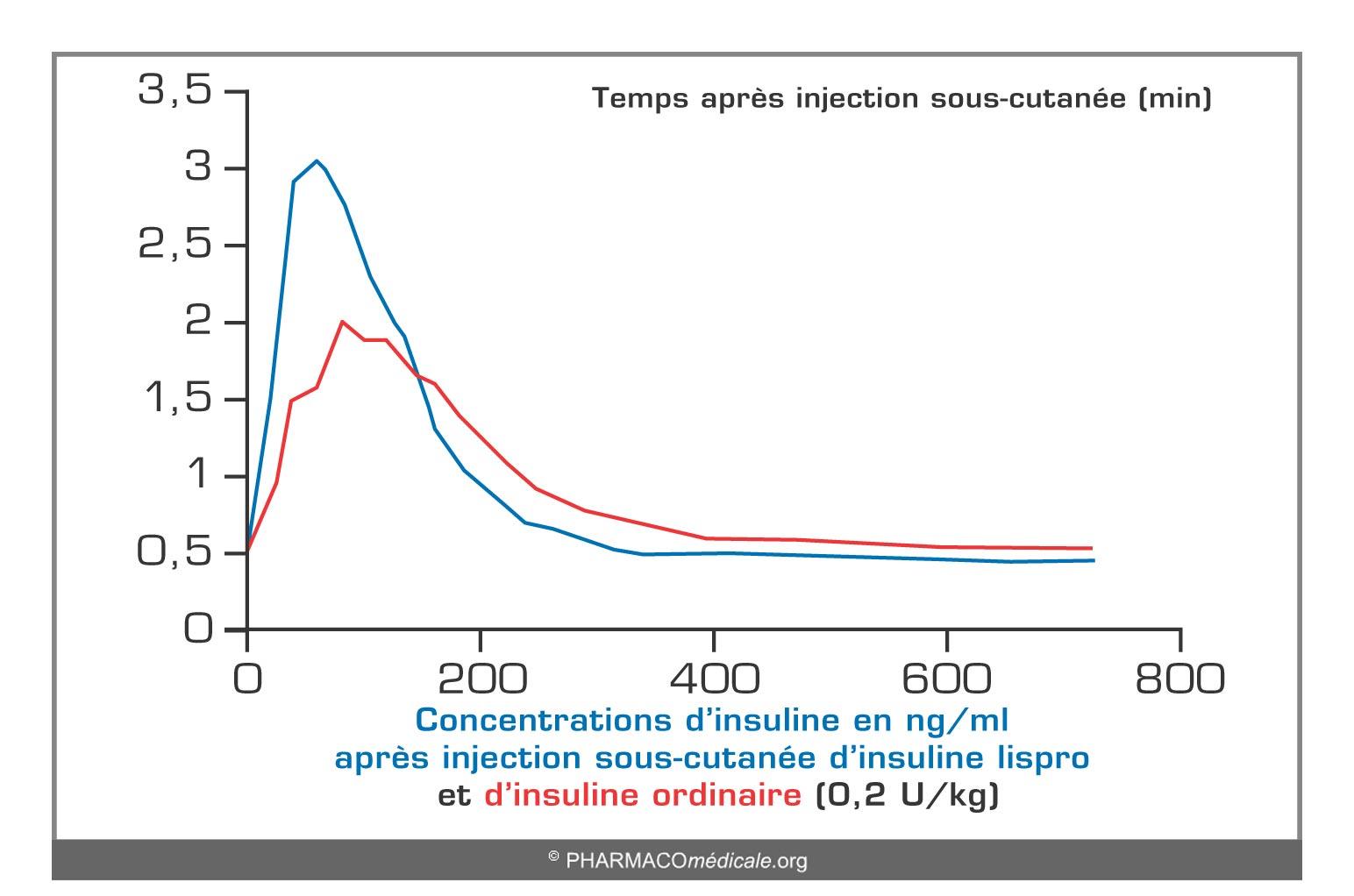
Concentrations d’insuline en ng/ml après injection sous-cutanée d’insuline lispro et d’insuline ordinaire (0.2 U/kg)
Figure 6

Consommation de glucose en mg/min après injection sous-cutanée d’insuline lispro et d’insuline ordinaire (0.2 U/kg)
>>> Classe cinétique intermédiaire :
Insuline NPH
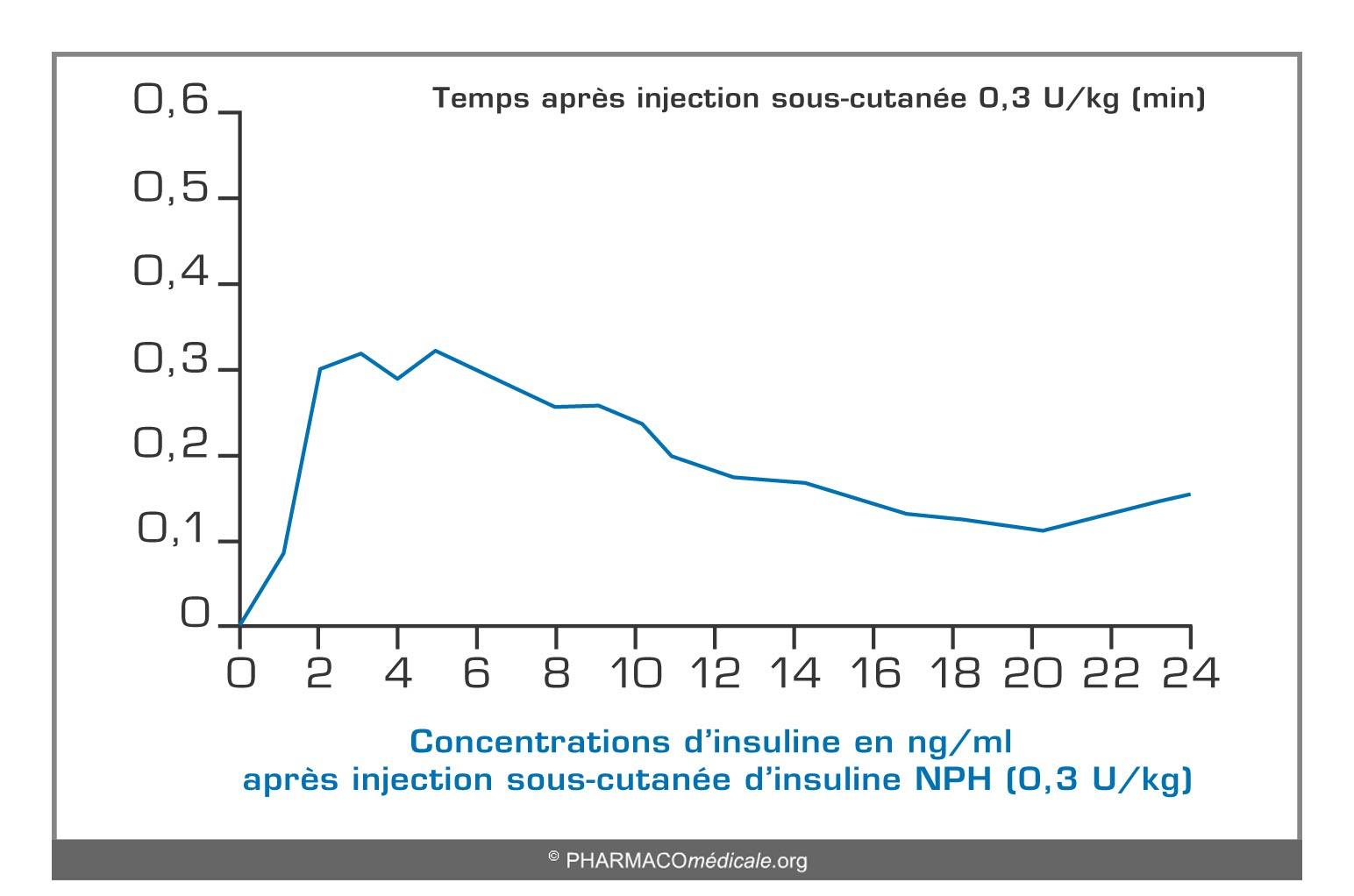
Figure 7
Concentrations d’insuline en ng/ml après injection sous-cutanée d’insuline NPH (0.3 U/kg)
Figure 8

Consommation de glucose en mg/min après injection sous-cutanée d’insuline NPH (0.3 U/kg)
>>> Classe cinétique lente optimisée :
Insuline glargine
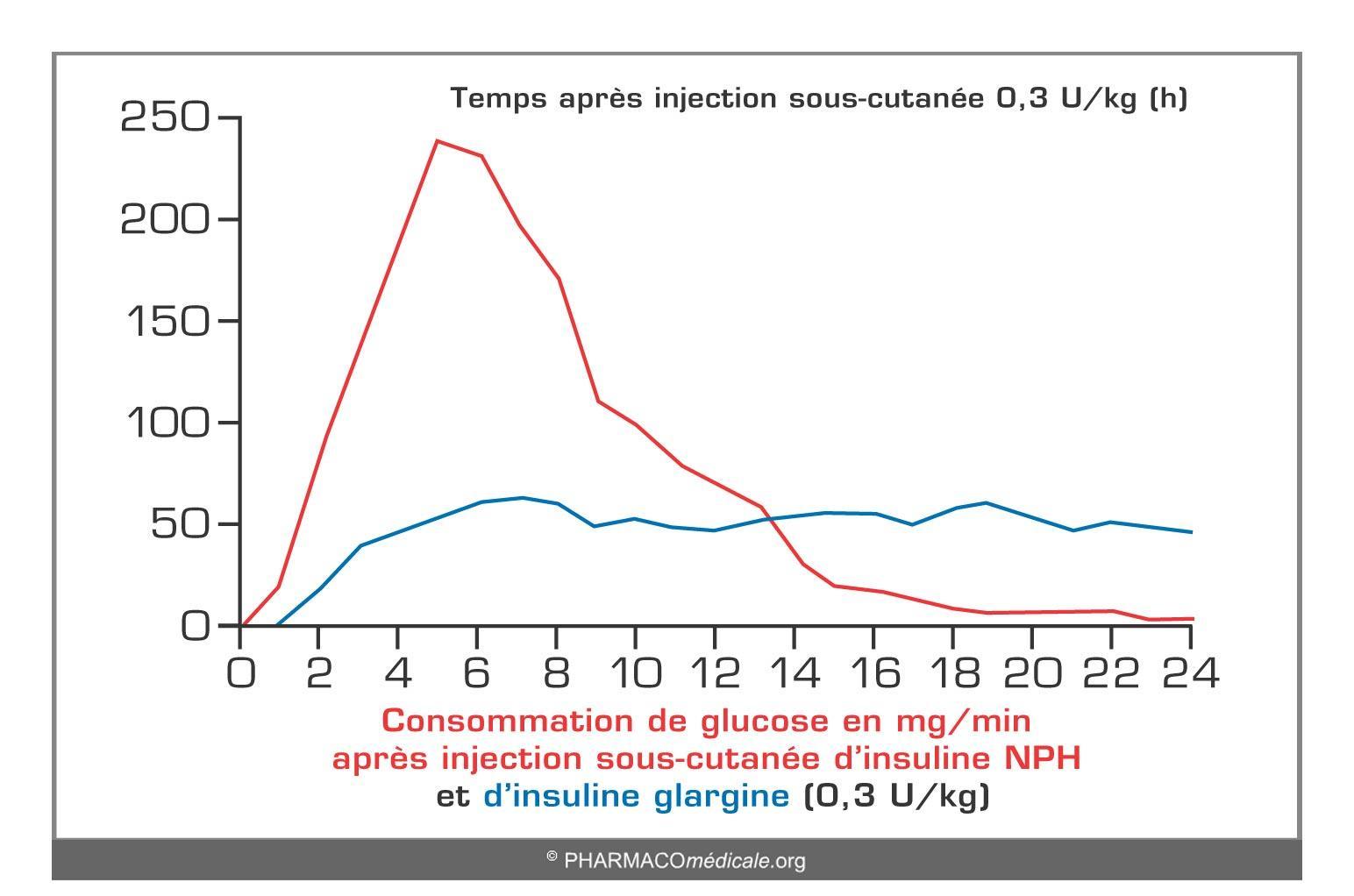 Figure 9
Figure 9
Concentrations d’insuline en ng/ml après injection sous-cutanée d’insuline NPH et d’insuline glargine (0.3 U/kg)
Figure 10
Consommation de glucose en mg/min après injection sous-cutanée d’insuline NPH et d’insuline glargine (0.3 U/kg)
Source de la variabilité de la réponse
>>> Interactions médicamenteuses :
|
Effets majeurs |
|
metformine |
|
thiazolidinediones |
|
sulfamides hypoglycémiants (chez les diabétiques de type 2) |
|
Effets mineurs |
|
b-bloquants |
|
salicylates |
|
éthanol |
|
inhibiteurs de l'enzyme de conversion |
|
lithium |
|
théophylline |
|
bromocriptine |
|
pentamidine |
Tableau 9 : médicaments augmentant la sensibilité à l’insuline ou ayant un effet hypoglycémiant
|
Effets majeurs |
|
corticoïdes |
|
autres immunosuppresseurs (cyclosporine, tacrolimus,…) |
|
catécholamines et apparentés |
|
Effets mineurs |
|
thiazidiques |
|
inhibiteurs calciques |
|
Niacine |
|
oestroprogestatifs |
|
diazoxide |
|
b2-mimétiques |
Tableau 10 : médicaments diminuant la sensibilité à l’insuline ou ayant un effet hyperglycémiant
>>> Interactions environnementales :
|
Type d'insuline (classe cinétique) |
ordinaire |
|
analogues rapides optimisées |
|
|
intermédiaires |
|
|
lentes |
|
|
lente optimisée |
|
|
Site d'injection |
abdomen : résorption très rapide |
|
bras, épaules : résorption rapide |
|
|
cuisses, fesses : résorption plus lente |
|
|
Lipodystrophies : résorption anarchique |
|
|
Flux sanguin sous-cutané |
la résorption s'accélère quand le flux sanguin augmente |
|
soleil |
|
|
sauna |
|
|
bain chaud |
|
|
exercice physique |
|
|
Volume injecté |
un volume important ralentit le passage systémique |
|
Technique d'injection (angle, profondeur) |
injection intradermique : douleur, mauvaise résorption |
|
injection intramusculaire : douleur, résorption accélérée |
|
|
Facteurs individuels +++ |
d'un sujet à l'autre |
|
d'un jour à l'autre chez un même sujet |
Tableau 11 : conditions d’utilisation influençant les effets de l’insuline
>>> Variations de la réponse à l'insuline dans des populations particulières :
|
sensibilité à l'insuline |
mécanisme |
|
|
femmes enceintes |
diminuée |
méconnu, rôle essentiel du placenta |
|
obésité |
diminuée |
méconnu, rôle des facteurs (hormonaux ou non) d'origine adipocytaire et de la surcharge lipidique de nombreux types cellulaires |
|
âge > 65 ans |
diminuée, en général effet mineur |
méconnu, multifactoriel |
|
polymorphisme génétique |
pas de donnée hormis maladie monogénique type Lipodystrophie Congénitale avec phénotype d'insulinorésistance extrême |
variable |
|
insuffisant rénal |
accrue |
environ un tiers de la dégradation de l'insuline est assurée par le rein |
|
insuffisant hépatique |
diminuée |
méconnu ; de plus, risque d'hypoglycémie important par défaut de dégradation hépatique de l'insuline, défaut de néoglucogenèse et parfois sécrétion altérée de glucagon par toxicité pancréatique |
|
insuffisant respiratoire |
- |
- |
|
insuffisant cardiaque |
- |
- |
Tableau 12 : modifications de la sensibilité à l’insuline dans les situations physiologiques particulières
Situations à risque ou déconseillées
Il n’ y a pas de contre-indication au traitement par insuline.
Chez l’insuffisant rénal, il est conseillé de débuter par de faibles doses (la dégradation rénale est altérée et il n’y a pas de mécanisme d’adaptation, notamment la dégradation hépatique n’est pas majorée).
Chez l’insuffisant cardiaque, des cas de surcharges volémiques sont rapportés lors de l’instauration d’une insulinothérapie et d’équilibration rapide d’une hyperglycémie marquée.
Suivant la situation, l’objectif glycémique diffère : se référer au chapitre THER du diabète pour les indications et les objectifs.
Précautions d’emploi
|
Stockage |
|
au réfrigérateur pour les récipients non entamés à l'air ambiant plusieurs semaines (en fait grande stabilité à des températures < 30°) |
|
injection sous-cutanée |
|
avec une aiguille de taille adaptée à l'épaisseur du tissu adipeux, perpendiculairement à la peau, avec deux règles : 1) un horaire = un site (exemple : le matin dans l'abdomen, le soir dans la cuisse) (en raison des variations de résorption d'un site à l'autre) 2) dans un même site, on décale l'injection de quelques centimètres d'un jour sur l'autre (prévention des lipodystrophies) |
Tableau 13 : modalités d’utilisation
Des précautions doivent être prises :
- En cas d’hypoglycémie, il faut procéder
- au resucrage (sans excès, un verre de jus de fruit par exemple dans le cas d’une hypoglycémie banale)
- à l’analyse de la cause de l’hypoglycémie pour la corriger s’il y a lieu
- puis reprendre le traitement par insuline - En cas de situation de prise de responsabilité : conduite automobile, certaines professions ;
- Le contrôle glycémique capillaire avant la mise en situation puis régulièrement au cours de sa réalisation met à l’abri de l’hypoglycémie
- Parfois reclassement professionnel nécessaire - En cas d’allergie à un constituant (exceptionnel)
- Un relais par une autre préparation suffit souvent
- Une désensibilisation est possible
Effets indésirables
|
Effets secondaires courants, sans mise en jeu du pronostic vital |
|
|
Effets |
Symptômes |
|
hypoglycémie entre 0,5 et 0,8 g/l |
sueurs, sensation de malaise, vision trouble, fringale, tremblements, palpitations |
|
lipodystrophie |
épaississement localisé du tissu adipeux sous-cutané |
|
hypokaliémie |
modifications ECG, troubles du rythme |
|
prise de poids (liée à la correction de l'insulinopénie ou à des troubles du comportement alimentaire associés au diabète) |
- |
|
Effets secondaires rares, mettant en jeu le pronostic vital |
|
|
Effets |
Symptômes |
|
hypoglycémie sévère (supérieure 0,5 g/l) |
troubles de la vigilance, troubles du comportement, coma |
|
tumorigenèse (cf tableau ci-dessous) |
- |
|
hypokaliémie |
modifications ECG, troubles du rythme |
|
Réaction allergique locale ou générale exceptionnelle, liée à l’un des composants des préparations commerciales |
- |
Tableau 14 : effets secondaires de l’insuline.
L’effet majeur est l’hypoglycémie.
La prise de poids ne constitue pas exactement un effet secondaire, mais est vécue comme tel.
|
dci |
affinité pour le récepteur à l'insuline |
puissance métabolique (lipogenèse) |
affinité pour le récepteur à l'IGF-I |
puissance mitogénique |
|
|
rapide |
insuline ordinaire |
100% |
100% |
100% |
100% |
|
rapide optimisée |
aspart |
92 ± 6 |
101 ± 2 |
81 ± 9 |
58 ± 22 |
|
lente |
lispro |
84 ± 6 |
82 ± 3 |
156 ± 16 |
66 ± 10 |
|
lente optimisée |
glargine |
86 ± 3 |
60 ± 3 |
641 ± 51 |
783 ± 132 |
Tableau 15 : affinité pour les récepteurs à l’insuline et à l’IGF-1, puissance métabolique et mitogénique des analogues de l’insuline par rapport à l’insuline humaine (à 100 % par définition) d'après Kurtzhals P. et al, Diabetes, 49:999-1005, 2000. Les modifications de quelques acides aminés suffisent à modifier les paramètres de liaison aux récepteurs de l’insuline et surtout de l’IGF-1, majorant l’effet anabolisant (et mitogénique) des analogues. La conséquence clinique de ces constatations in vitro est inconnue.
Surveillance des effets
La surveillance de l'efficacité et de la tolérance du traitement par insuline repose sur :
- la glycémie capillaire
- la mesure de l'HbA1c (ou hémoglobine glycosylée, qui est une fraction de l'hémoglobine d'autant plus importante que la glycémie a été élevée pendant les deux derniers mois)
|
mesure |
fréquence |
surveillance |
conséquence |
|
glycémie capillaire |
pluri-quotidienne (3 à 7 par jour) |
efficacité et tolérance (hypoglycémie) |
adaptation des doses d'insuline chaque jour |
|
HbA1c |
tous les deux mois |
efficacité moyenne |
adaptation des doses et du schéma d'insulinothérapie |
Tableau 16 : surveillance de l’insulinothérapie
|
La surveillance est pluri-quotidienne |
|
elle est effectuée par le patient lui-même |
|
elle conduit à des modifications instantanées de la posologie de l'insuline |
|
cette adaptation posologique est effectuée par le patient lui-même |
Tableau 17 : règles de la surveillance par autocontrôle glycémique
La surveillance de la glycémie capillaire est un cas unique de la surveillance d'un traitement dans la pharmacopée : Tableau 17.
C'est dire si l'éducation du patient est fondamentale.
